Andullatie verbetert de bloedsomloop en veroorzaakt geen klonters in slagaders en aders, deel 1
Inhoudsopgave
- Zuurstofrijke versus zuurstofarme bloedvaten
- Andullatietrillingen veroorzaken géén problemen in bloedvaten
- Groot verschil tussen bloedklonters in slagaders en aders
- Klontervorming wordt in hoofdzaak veroorzaakt door verouderen
- In de slagader moet eerst plaque gevormd worden
- Plaques blijven meestal stabiel en vormen dan slechts een atheroom
- Instabiele plaques kunnen klonters vormen
- Andullatietrillingen trillen de plaques niet los!
- Groot verschil tussen kwetsbare en niet-kwetsbare plaques
- Andullatietrillingen veroorzaken géén instabiele plaques en géén infarcten
- ‘Moderne’ risicofactoren die trombose en infarct kunnen uitlokken
- Volgens velen is ‘cholesterol’ de grootste boosdoener
- De controverse rond cholesterol. Deel één!
- De controverse rond cholesterol. Deel twee!
- Andullatietrillingen doen u leven!
- Eerste reeks referenties
Zuurstofrijke versus zuurstofarme bloedvaten
Aandoeningen die zowel in de zuurstofrijke (= arteriële) als in de zuurstofarme (= veneuze) bloedvaten problemen veroorzaken, vormen in de wereld de belangrijkste gezondheidsproblemen en zijn sinds mensenheugenis verantwoordelijk voor bijna de helft van alle overlijdens. Mensen die nooit een bloedvatprobleem zullen ervaren, kan men tellen op de vingers van één hand
Andullatietrillingen veroorzaken géén problemen in bloedvaten
Andullatietrillingen die zowel de veneuze bloedstroom als de lymfestroom bevorderen kan men niet verantwoordelijk stellen voor het ontstaan van problemen in bloedvaten van bv. hart, longen, hersenen en nieren. Wel bestaan er veel andere welbekende condities en risicofactoren die aanleiding kunnen geven tot klontervorming en hierdoor de bloeddoorstroming belemmeren of de bloedvaten doen dichtslibben. Om klonters te doen ontstaan, laat de geneeskunde verstaan (33), moeten ontstekingsfactoren (= cytokines en TNF-α) gestimuleerd worden. Andullatietrillingen verhogen geenszins de ontstekingsfactoren en veroorzaken helemaal gevaar voor infarcten, hersenberoertes, tromboses en embolieën.
Bij velen kan men problemen in de bloedvaten vergelijken met wat er gebeurt in afvoerleidingen van keukens en badkamers. Omdat vet- en zeepresten niet snel worden afgevoerd, koeken ze gewoon samen en blijven ze plakken aan de binnenzijde van de leidingen. De wanden van het buizensysteem worden doorgaans niet aangetast. Ooit probeerde ik door hard kloppen (= zware trillingen) een dergelijke buis te ontstoppen, maar de smurrie kwam niet los. Maar wie het nog eens wil proberen, die mag! Andullatietrillingen weerhouden dat er zich een neerslag vormt in de bloedvaten!
Groot verschil tussen bloedklonters in slagaders en aders
- Slagaders (= arteries) hebben tot taak zuurstofrijk bloed van het hart naar alle andere organen te vervoeren. Daarom worden ze conventioneel in de anatomie als rode buisjes afgebeeld. Ontstaan in deze arteries bloedklonters, dan kunnen ze de aanleiding geven tot infarcten en hersenberoertes (1, 2, 3, 4, 5, 6, 7). Hieronder leest u de essentie van klontervorming in de arteries. U zal kunnen besluiten dat Andullatietrillingen deze arteriële bloedklonters niet lostrillen.
- Aders (= venen) voeren het zuurstofarme bloed uit de organen terug naar het hart en worden conventioneel als blauwe buisjes afgebeeld. Hier kunnen zich diepe veneuze tromboses (= DVT) en embolieën (1, 5, 8) voordoen. Er bestaat niet het minste wetenschappelijke bewijs dat stochastisch gemoduleerde sinusoïdale trillingen, zoals bv. de Andullatietrillingen, trombo-embolieën veroorzaken. Hoewel trombo-embolieën voor het eerst reeds in 1856 werden beschreven (9), is er over het proces van veneuze klontervorming veel minder bekend dan over arteriële klontervorming. En ondanks de levensbedreigende klachten bij deze patiënten, kan op heden via ultrasoon- en CAT-onderzoek nog steeds zo’n 30 % van deze ‘veneuze’ klonters niet gevonden worden (10).
Klontervorming wordt in hoofdzaak veroorzaakt door verouderen
De honderden onderzochte mummies in Alaska, Egypte, Peru en Utah van mensen die 1.500 tot 3.000 jaar vóór ons tijdsrekening leefden, vertonen in hun slagaders exact hetzelfde vuile beslag wat ook heden in onze arteries verhardingen en vernauwingen veroorzaakt. Anderzijds is wel bewezen dat de vastgestelde arteriële veranderingen bij deze mummies ook beïnvloed werden door aanhoudende micro-ontstekingen, suikerziekte, stofwisselingstoornissen en nierfalen (11).
Het is dus te eenvoudig zomaar aan te nemen dat de belangrijkste uitlokkende risicofactoren voor arteriële klontervorming uitsluitend gezocht moeten worden in onze evoluerende moderne levensstijl (12, 13a). Zoals vaak, is ook klontervorming veel complexer dan het beeld dat ons daarover wordt opgehangen. ‘I think you’ll find it’s a little bit more complicated than that’ (13b). Om bloedklonters in de slagaders te ontwikkelen, zijn de (vooralsnog onbegrepen) duizenden verouderingsprocessen minstens even belangrijk als roken, inactiviteit en dieetveranderingen (14). Toch spelen de lobby’s van de voedsel- en farmaceutische industrieën gretig in op deze laatste drie risicofactoren. Nochtans was tot op heden nog geen enkel dieetvoorstel of remedie voldoende efficiënt om sclerose in de arteries te voorkomen (15).
In de slagader moet eerst plaque gevormd worden
De plaquevorming die vereist is om een bloedklonter te ontwikkelen in slagaders, begint wanneer er in het bloed een overmaat aan lipoproteïnes circuleren die de apolipoproteïne-B bevatten. Er is een verband met onze immunologische verdedigingsgenen (zie hieronder). Deze genen laten ons toe langer te leven en ouder te worden, maar garanderen geenszins dat we gezond blijven. Deze lipoproteïnes dringen doorheen de binnenwand (= endotheel) van arteries en stapelen zich op in de ruimte die er juist onder ligt (= subendotheliale ruimtes) (16, 17). Deze vetten kleven helemaal niet vast, zoals de smurrie in vernoemde afvoerbuizen, tegen de wanden van de arterie! Deze vetten kleven helemaal niet vast, zoals de smurrie in vernoemde afvoerbuizen, tegen de wanden van de arterie. Eenmaal binnen in de vaatwand zoekt de binnenbekleding van het bloedvat een oplossing om zich tegen de vettige indringers te verzetten. Uit de bloedcirculatie worden cellen (= monocyten) aangetrokken die snel in andere cellen veranderen (= macrofagen) (18, 19). Deze laatste staan erom bekend dat ze ontstekingen kunnen uitlokken en andere ontstekingscellen uit de circulatie aantrekken (= T- en B-cellen en mastcellen). Deze evolutie leidt tot het ontstaan van een verharding in de wand van de arterie en niet ertegen! Men noemt deze vaatwandverandering een ‘plaque’ (20).
Fig.1.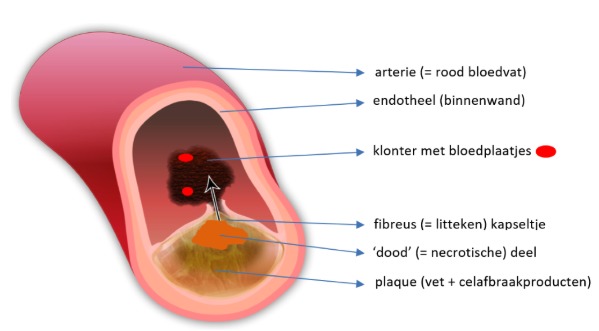 Sinds lange tijd is via autopsies geweten dat er bij alle mensen, en zelfs reeds op jonge leeftijd, in de meeste arteries (= rode bloedvaten) plaques gevormd worden. Maar slechts een heel klein percentage van deze ‘plaques’ zal klinische problemen veroorzaken (36). Dit gebeurt slechts wanneer het kapsel rondom de plaque scheurt en hierdoor het nog aanwezige ‘dode’ weefsel in de arterie vrijkomt. Aldaar zullen dan bloedplaatjes getriggerd worden om een klonter te vormen die een hartinfarct of een beroerte kunnen uitlokken. Wanneer een mens niet beschikt over een voldoende natuurlijk verdedigingssysteem waarbij vreetcellen (= fagocyten) het ‘dode’ weefsel kunnen opkuisen (= efferocytose), zullen de aanwezige ontstekingsfactoren (TNF-α en cytokines) in het zich vormende dode weefsel het collageen in het kapseltje van de plaque afbreken (30). Zo kan het dode weefsel in de arterie uitgeperst worden. Maar waarom ontwikkelen weinigen onder ons ‘dood weefsel’ in onze plaques (25)? Wanneer men experimenteel (met CD47-blokkerende antilichamen die de vraatzucht van fagocyten stimuleren) de vernoemde ontstekingsfactoren onderdrukt, verhoogt de efferocytose en wordt ‘dood’ weefsel opgevreten door de fagocyten. Er ontstaat dan geen klonter. Omdat het opvreten van dood weefsel genetisch bepaald wordt, hebben ook de Andullatietrillingen niet de minste invloed op de efferocytose.
Sinds lange tijd is via autopsies geweten dat er bij alle mensen, en zelfs reeds op jonge leeftijd, in de meeste arteries (= rode bloedvaten) plaques gevormd worden. Maar slechts een heel klein percentage van deze ‘plaques’ zal klinische problemen veroorzaken (36). Dit gebeurt slechts wanneer het kapsel rondom de plaque scheurt en hierdoor het nog aanwezige ‘dode’ weefsel in de arterie vrijkomt. Aldaar zullen dan bloedplaatjes getriggerd worden om een klonter te vormen die een hartinfarct of een beroerte kunnen uitlokken. Wanneer een mens niet beschikt over een voldoende natuurlijk verdedigingssysteem waarbij vreetcellen (= fagocyten) het ‘dode’ weefsel kunnen opkuisen (= efferocytose), zullen de aanwezige ontstekingsfactoren (TNF-α en cytokines) in het zich vormende dode weefsel het collageen in het kapseltje van de plaque afbreken (30). Zo kan het dode weefsel in de arterie uitgeperst worden. Maar waarom ontwikkelen weinigen onder ons ‘dood weefsel’ in onze plaques (25)? Wanneer men experimenteel (met CD47-blokkerende antilichamen die de vraatzucht van fagocyten stimuleren) de vernoemde ontstekingsfactoren onderdrukt, verhoogt de efferocytose en wordt ‘dood’ weefsel opgevreten door de fagocyten. Er ontstaat dan geen klonter. Omdat het opvreten van dood weefsel genetisch bepaald wordt, hebben ook de Andullatietrillingen niet de minste invloed op de efferocytose.
Plaques blijven meestal stabiel en vormen dan een atheroom
Normalerwijze blijven plaques volledig afgesloten van de arterieruimte waar het bloed doorstroomt. De plaques hangen dus helemaal niet losjes in het bloed dat er doorheen raast! Integendeel! Een relatief dik littekenkapsel bestaande uit collageenvezels (type I) laat niet toe dat hun ‘inhoud’ in de arteries uitgeschud wordt.
Na verloop van tijd zullen de cellen in de plaque verouderen (= senescentie) en nutteloos worden (= apoptose), wat een normaal fysiologische proces is dat zich in alle organen voordoet (21, 22, 23, 24). Wanneer dan de resten van deze cellen verwijderd worden zonder enige ontstekingsreactie uit te lokken, blijven ze signalen uitsturen met de boodschap dat de plaque niet dringend moet verwijderd worden. Men noemt deze signalen ‘eet-me-niet-op-signalen’ (25). Geleidelijk aan worden de meeste dode celresten (= necrose) toch verwijderd door andere cellen die hiervoor specifiek instaan (= fagocyten). Dit strikt normale proces noemt men efferocytose (26). Wat dan nog van de plaque overblijft, is een fibroatheroom (25). Omdat er geen ontstekingsproces ontstond, wordt zijn collageen littekenkapseltje niet doorbroken en veroorzaakt het atheroom geen klachten (27). De meeste plaques blijven dus compleet schadeloos.
Om te verhinderen dat deze ‘stabiele’ plaques toch instabiel en kwetsbaar worden, lijkt het aannemelijk wetenschappelijk onderzoek uit te voeren met het oog op de ontwikkeling van medicatie die de efferocytose efficiënt zou kunnen stimuleren (28, 29). But ‘it is a long way to Tipperary!’.
Instabiele plaques kunnen klonters vormen
Wanneer om nog ongekende redenen de verouderende, nutteloze en afstervende cellen niet kunnen verwijderd worden (16, 30, 31), ontwikkelen de aanwezige ontstekingscellen in de plaques een ontstekingsproces waardoor de plaque wel ‘instabiel en kwetsbaar’ wordt (25, 27, 32, 33, 34). Omdat er nu geen ‘eet-me-niet-op signalen’ meer kunnen uitgezonden worden (25) kan de ontsteking de collageenvezeltjes in het kapseltje vernietigen (30) waardoor het kan openbarsten. Het dode celmateriaal kan dan uit de plaque in de bloedcirculatie terechtkomen en bloedplaatjes aantrekken (27, 35). Het proces van klontervorming (= trombose) kan starten.
Andullatietrillingen trillen de plaques niet los!
De invloed van Andullatietrillingen op dit ontstekingsproces is onbestaande. Andullatietrillingen veroorzaken geen scheuren in collageenvezels. Andullatietrillingen kunnen dus geenszins plaques die binnenin de wand van arteries opgesloten zitten, stuk- of lostrillen.
Andullatietrillingen bewerkstelligen juist het tegenovergestelde. Ze herstellen collagene vezels en stimuleren zelfs de productie ervan (cf. Blog ‘Mechanische Andullatietrillingen worden omgezet in elektrische microstroompjes’). In het uiterste geval zou men dus kunnen besluiten dat Andullatietrillingen de stabiliteit van ‘stabiele’ plaques verzekeren om dit type arteriële klonters te voorkomen. Andullatietrillingen zijn dus geenszins de oorzaak van infarcten en hersenberoertes.
Groot verschil tussen kwetsbare en niet-kwetsbare plaques
Geen mens ter wereld voelt dat zijn slagaders vanaf de leeftijd van ongeveer 30 jaar aan het ‘verkalken’ zijn. Bijna iedereen heeft slagaderverkalkingen, maar slechts een klein percentage van die plaques zullen ooit een probleem vormen (35). Tijdens bijna 24.000 autopsies aan de faculteit neuropathologie van de Universiteit van Western Australia in Perth, Australië, kon ik probleemloos deze verhardingen in deze arteries checken en voelen (36, 37). Het was compleet onmogelijk ze zomaar stuk of los te schudden! De plaques bleven stabiel!
Andullatietrillingen veroorzaken géén instabiele plaques en géén infarcten
Een plaque wordt instabiel door het hoger vermelde fysiologische ontstekingsproces. Het kan aanleiding geven tot de vorming van een trombose, het vernauwen van een arterie en het bemoeilijken van de bloed- en zuurstofvoorziening van verschillende organen. Onderdelen ervan zullen slechter of niet meer functioneren, afsterven en vervangen worden door littekenvorming. Men spreekt dan van een infarct. Een infarct in of van een lichaamsdeel kan best vergeleken worden met de gevolgen van ‘zwarte tenen en vingers’ na langdurige blootstelling aan extreme Siberische koude.
Vernauwingen van arteries in het bekken en de benen leiden tot gangstoornissen (Fig. 2). Verkalkingen in de nierslagaders leiden tot nierinfarcten en nierfalen. Sclerose van de aorta kan een levensgevaarlijk aneurysma veroorzaken. Verstopping van de coronaire bloedvaten leidt tot allerlei hartklachten, hartinfarcten en ‘plots’ overlijden (35). Vernauwing van de halsslagaders veroorzaakt duizeligheid, hoofdpijn en gezichtsstoornissen. Dichtslibben van arteries in de hersenen leidt tot hersenberoertes. Zo zijn er ook nog long-, lever- en miltinfarcten. Andullatietrillingen veroorzaken geen infarcten!
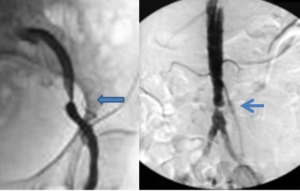
Fig. 2. Links een arteriogram in het bekken en rechts een aortagram. Kenmerkend voor vasculaire intermittente claudicatie is dat men tijdens het stappen telkens na een korte wandelafstand (100 tot 200 m) moet stoppen omwille van pijnontwikkeling in de één of beide benen. Het zuurstoftransport is tijdelijk onderbroken. Men voelt geen arteriële voetpulsaties. De beenpijnen verdwijnen quasi onmiddellijk door gewoon te blijven stilstaan. Dit typische aspect onderscheidt zich van gangstoornissen die ontstaan door vernauwing van het ruggenmergkanaal (= spinale stenose). In dit geval moet men langere tijd gaan zitten of langere tijd vooroverbuigen om de pijnklachten in de benen te verminderen. Uiteraard kunnen aortastenose en spinale stenose tezamen voorkomen.
‘Moderne’ risicofactoren die trombose en infarct kunnen uitlokken
Vandaag leeft men steeds langer en wordt men steeds ouder. Het verouderingsproces is de voornaamste reden voor veel van de bovenvermelde aandoeningen en klachten. Maar door de wereldwijd evoluerende ‘moderne’ levensstijl ontstonden veel andere risicofactoren die sclerose van slagaders, tromboses en infarcten in de hand werken. Zo worden roken, buikvet en te weinig of geen lichaamsbeweging (‘rust roest’) als belangrijkste factoren aangehaald. Veel medische analyses wijzen ook op een verband tussen slagadersclerose en excessief alcoholgebruik, teveel verzadigd dierlijke vetten (bv. door het eten van rood vlees), teveel triglyceriden, teveel suiker, diabetes 1 en 2, te weinig of teveel zout, te weinig groenten en fruit, te hoge bloeddruk, teveel lipoproteïnes, te ‘dik’ bloed en neveneffecten van tal van medicamenten
(38, 39, 40, 41a). Dergelijke negatieve effecten ten gevolge van trillingen, van welke aard dan ook, werd bij mijn weten nog nooit aangetoond.
Volgens velen is ‘cholesterol’ de grootste boosdoener
Hoewel de wetenschap reeds afdoende heeft aangetoond dat sclerose in arteriën berust op een zeer ingewikkeld ontstekingsproces, blijven de farmaceutische en voedingsindustrieën hardnekkig vooral één stof als de grote boosdoener aanwijzen: een teveel aan ‘slechte’ cholesterol (41b).
Door zijn fundamentele onwetendheid - mede te wijten aan kortzichtige, onvolledige en vrij eenzijdige informatie - is de mens een zeer gemakkelijke prooi voor de uitermate geslepen lobby’s van vernoemde industrieën. Nochtans schreef de Griek Euripides bijna 2500 jaar geleden dat ‘de meest kenmerkende eigenschap van een individu zijn oordeelkundig vermogen zou moeten zijn om niet alles te geloven wat men ons wijsmaakt’. Het is weinigen gegeven. Wat later in de eerste eeuw van onze jaartelling reageerde de sarcast Petronius en schreef dat de mens toch zo graag bedrogen en belogen wordt: ‘Mundus vult decipi’.
De meeste mensen zien of weten het niet eens!
De controverse rond cholesterol. Deel één!
De molecule cholesterol begon me te intrigeren ten tijde van mijn eerste hartinfarct en inplanting van een stent om een slagader open te houden. Inmiddels is die oplosbare stent geresorbeerd. Misschien kom ik ooit in aanmerking voor een harttransplantatie, maar dat laat ik niet toe! Mijn uiterst rationeel maar ‘goed’ hart laat ik niet inwisselen voor een hart vol emoties! Maar ondanks de vernoemde medische problemen vertoon ik eigenaardig genoeg nog steeds geen enkele van de bovenvermelde risicofactoren. Maar zo te zien word ik wel ouder. En raar maar waar, mijn cholesterolwaarden in mijn bloed blijven ondermaats. Om te blijven leven en te proberen al mijn lichaamsfuncties te onderhouden, ben ik verplicht veel vette producten te smullen. Daarom parafraseer ik met plezier de Engelse eerste minister van weleer, Wilson Churchill: ‘Voor mij blijft de rol van cholesterol een raadsel omgeven door een puzzel binnenin een mysterie’.
Wat uitleg!
De controverse rond cholesterol. Deel twee!
Een medicament om ‘slechte’ LDL-cholesterol (low-density lipoproteïne) uit het bloed te verwijderen betekent geenszins dat er geen plaques meer zullen gevormd worden en zich geen infarcten of hersenbloedingen meer zullen ontwikkelen. En of we nu allen tezamen miljoenen cholesterolverlagende pillekes of omega-3-vetzuren slikken of niet, bij velen blijft er een hoge concentratie aan LDP in het bloed circuleren. Sowieso blijven ondanks al die ‘geneesmiddelen’ de mortaliteitscijfers als gevolg van hartinfarcten en hersenbloedingen almaar stijgen (2, 12, 42, 43, 44, 45, 46). In 2014 verboden ‘hogere machten’ eigenaardig genoeg de nadelige neveneffecten van sommige van die medicaties te publiceren in het hoogstaand medisch tijdschrift ‘British Medical Journal’ (47). Het was en blijft overduidelijk dat het ‘overschatten’ van de risicofactoren diende en verder moet dienen tot ‘overbehandeling’ met deze cholesterolverlagende middelen (48). Wereldwijd liggen er trouwens in ziekenhuizen massa’s patiënten-vol-met-deze-middelen die revalideren na hartinfarct of hersenbloeding.
Anderzijds geeft een medicament dat zorgt voor ‘betere’ cholesterol (high density lipoproteïne of HDL) geen zekerheid dat er minder hartaanvallen en hersenbloedingen zullen optreden (49).
En het gelijktijdig innemen van beide medicaties biedt evenmin een perfecte oplossing.
Andullatietrillingen doen u leven!
In de geneeskunde moeten de antwoorden op vragen als ‘wat werkt?’ en ‘bij wie?’ nog steeds hard gemaakt worden door wetenschappelijke analyses die de reële effecten van efficiënte cholesterolverlagende middelen ontegensprekelijk kunnen aantonen (46, 50). Het wordt dus tijd dat ‘men’ iets vindt, want een overlijdensprognose na hartinfarct is groter dan bij de meeste kankers (51). Maar wees gerust, Andullatietrillingen doden u niet!
In deel 2 leest u extra uitleg over de huidige wetenschappelijke kennis over klontervorming in arteries maar ook in de venen.
Referenties
- Lozano R, Naghavi M, Foreman K et al., ‘Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010. A systematic analysis for the Global Burden of Disease Study 2010’, Lancet, 2012, 380:2095
- Nichols M, Townsend N, Scarborough P et al., ‘Trends in age-specific coronary heart disease mortality in the European Union over three decades: 1980-2009’, Eur Heart J, 2013, 34:3017
- Moran AE, Forouzanfar MH, Roth GA et al. ‘The global burden of ischemic heart disease in 1990 and 2010. The Global Burden of Disease 2010 study’, Circulation, 2014, 129:1493
- Owens Brian, ‘Nature outlook. Stroke’, Nature, 2014, 510:S1
- ISTH Steering Committee for World Thrombosis Day, ‘Thrombosis. A major contributor to the global disease burden’, J Thromb Haemost, 2014, 12:1580 - doi: 10.1111/jth.12698
- Braunwald E, ‘The war against heart failure. The Lancet lecture’, Lancet, 2015, 385:812
- Mozaffarian D, Benjamin EJ, Go As et al., ‘Heart disease and stroke statistics-2016 update. A report from the American Heart Association’, Circulation, 2016, 133:e38
- Cohen AT, Agnelli G, Anderson FA et al., ‘Venous thromboembolism (VTE) in Europe. The number of VTE events and associated morbidity and mortality’, Thromb Haemost, 2007, 98:756
- Rudolf Virchow, ‘Phlogose und Thrombose im Gefäßsystem. Gesammelte Abhandlungen zur wissenschaftlichen Medicin‘, Berlin: von Meininger 1856, III: 458-635
- Noonan D, ‘Busting blood clots’, Scientific American, 2016 October:16
- Thompson RC, Allam AH, Lombadi GP et al., ‘Atherosclerosis across 4000 years of human history. The Horus study of four ancient populations’, Lancet, 2013, 381:1211
- Allison MA, Criqui MH, Wright CM, ‘Patterns and risk factors for systemic calcified atherosclerosis’, Arterioscler Thromb Vasc Biol, 2004, 24:331
13a. Kaplan H, Thompson RC, Trumble BC et al., ‘Coronary atherosclerosis in indigenous South American Tsimane. A cross-sectional cohort study’, Lancet, 2017, 389:1730
13b. Goldacre Ben, ‘I think you’ll find it’s a bit more complicated than that’, Fourth Estate, London, 2014 (ISBN 978 0 00 746248 3)
- Metra M, Teerlink JR, ‘Heart failure’, Lancet, 2017, 390:1981
- Qureshi AI, Caplan LR, ‘Intracranial atherosclerosis’, Lancet, 2014, 383:984
- Tabas I, Garcia-Cardeña G, Owens GJ, ‘Recent insights into the cellular biology of atherosclerosis’, J Cell Biol, 2015, 209:13
- Huang L, Chambliss KL, Gao X et al., ‘SR-B1 drives endothelial cell LDL transcytosis via DOCK4 to promote atherosclerosis’, Nature, 2019, 569:565
- Stary HC, Chandler AB, Dinsmore RE et al., ‘A definition of advanced types of atherosclerotic lesions and a histological classification of atherosclerosis. A report from the committee on vascular lesions of the council on arteriosclerosis, American Heart Association’, Arterioscler Thromb Vasc Biol, 1995, 15:1512
- Moore K, Sheedy F, Fisher E, ‘Macrophages in atherosclerosis. A dynamic balance’, Nat Rev Immunol, 2013, 13:709
- Weber C, Noels H, ‘Atherosclerosis. Current pathogenesis and therapeutic options’, Nat Med, 2011, 17:1410
- Kerr JFR, Wyllie AH, Currie AR, ‘Apoptosis. A basic biological phenomenon with wide-ranging implications in tissue kinetics’, Br J Cancer, 1972, 26:239
- Duke RC, Ojcius DM, Ding-E Young J, ‘Cell suicide in health and disease. Cells can – and often do so – kill themselves, in a process known as apoptosis. This capacity is essential to the roper functioning of the body. Flawed regulation may lie behind many diseases’, Scientific American, 1996, December 1996:48
- Yoon KW, Byun S, Kwon E et al., ‘Control of signaling-mediated clearance of apoptotic cells by the tueot suppressor p53’, Science, 2015, 349:499
- Fuchs Y, ‘The therapeutic promise of apoptosis. Programed stem cell death appears to play a role in wound healing and tissue regeneration’, Science, 2019, 363:1050
- Kojima Y, Volkmer JP, MKenna K et al., ‘CD47-blocking antibodies restore phagocytosis and prevent atherosclerosis’, Nature, 2016, 536:86
- Arandjelovic S, Ravichandran KS, ‘Phagocytosis of apoptotic cells in homeostasis’, Nat Immunol, 2015, 16:907
- Sakakura K, Nakano M, Otsuka F et al., ‘Pathophysiology of atherosclerosis plaque progression’, Heart Lung Circ, 2013, 22:399
- Serhan CN, ‘Pro-resolving lipid mediators are leads for resolution physiology’, Nature, 2014, 510:92
- Fredman G, Kamaly N, Spolitu S et al., ‘Targeted nanoparticles containing the proresolving peptide Ac2-26 protect against advanced atherosclerosis in hypercholesterolemic mice’, Sci Transl. Med, 2015, 7:275ra20
- Thorp E, Subramanian M, Tabas I, ‘The role of macrophages and dendritic cells in the clearance of apoptotic cells in advanced atherosclerosis’, Eur J Immunol, 2011, 41:2515
- Kwak BR, Bäck M, Mochaton-Piallat ML et al., ‘Biomechanical factors in atherosclerosis. Mechanisms and clinical implications’, Eur Heart, 2014, 35:3013
- Greenlee-Wacker MC, Rigby KM, Kobayashi SD et al., ‘Phagocytosis of Staphylococcus aureus by human neutrophils prevents macrophage efferocytosis and induces programmed necrosis’, J Immunol, 2014, 192:4709
- Libby P, ‘Inflammation in atherosclerosis’, Nature, 2002, 420:868
- Warnatsch A, Ioannou M, Wang Q et al., ‘Neutrophil extracellular traps license macrophages for cytokine production in atherosclerosis’, Science, 2015, 349:316
- Virmani R, Burke AP, Kolodgie FD et al., ‘Vulnerable plaque. The pathology of unstable coronary lesions’, J Interv Cardiol, 2002, 15:439
- https://perroninstitute.org/p/emeritus-professor-byron-a-kakulas-ao/
- Kakulas BA, Bedbrook GM, ‘Pathology of injuries of the vertebral column with emphasis on the macroscopical aspects’, In: Vinken PJ, Bruyn GW, Handbook of clinical neurology. Volume 25. Injuries of the spine and spinal cord, Part I, 1976:27
- Yusuf S, Reddy S, Ounpuu S et al., ‘Global burden of cardiovascular diseases. Part I: general considerations, the epidemiologic transition, risk factors, and impact of urbanization’, Circulation, 2001, 104:2746
- Dalen JE, Alpert JS, Goldberg RJ et al. , ‘The epidemic of the 20th century. Coronary heart disease’, Am J Med, 2014, 127:807
- GBD 2013 mortality and causes of death collaborators, ‘Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013. A systematic analysis for the Global Burden of Disease Study 2013’, Lancet 2015, 385:117
41a. Yusuf S, Wood D, Ralston J et al. ‘The World Heart Federation’s vision for worldwide cardiovascular disease prevention’, Lancet, 2015, 386:399
41b. Hartenbach Walter, ‘De cholesterol-leugen’, Deventer, Ankh-Hermes, 2005
- Cholesterol Treatment Trialists’ (CTT) Collaboration et al., ‘Efficacy and safety of more intensive lowering of LDL cholesterol. A meta-analysis of data from 170,000 participants in 26 randomised trials’, Lancet, 2010, 376:1670
- Moyer MW, ‘A view to a kill’, Scientific American, October 2010:26
- Diep F, ‘Cholesterol conundrum’, Scientific American, November 2011:17
- Cohen J, ‘A controversial close-up of humanity’s health’, Science, 2012, 338:1415
- Ridker PM, ‘LDL cholesterol. Controversies and fture therapeutic directions’, Lancet, 2014, 384:607
- Statin Claims, ‘Misreading’ of data led to errors in statin papers’, Nature, 22 May 2014, 509:404
- Editorial, ‘Statins. New US guidelines sparks controversy’, The Lancet, 2013, 382:1680
- Zanoni P, Khetarpal SA, Larach DB et al., ‘Rare variant in scavenger receptor BI raises HDL cholesterol and increases risk of coronary heart disease’, Science, 2016, 351:1166
- Ridker PM, Cook NR, ‘Statins. New American guidelines for prevention of cardiovascular disease’, Lancet, 2013, 382:1762
- Roger VL, ‘Epidemiology of heart failure’, Circ Res, 2013, 113:646
* Guy Declerck, MD
- 1964, Grieks-Latijnse Humaniora
- 1978, Dokter in de Genees-,Heel-, en Verloskunde (KUL)
- 1983, Medische Specialist in de Orthopedie (KUL & Exeter, UK)
- 1988, Postgraduate Orthopedic Surgery (Plymouth & Liverpool, UK)
- 1989, Spinal Fellow in Adult Spinal Surgery (Perth, Australia)
- 1989, Research Fellow in Spinal Injuries & Rehabilitation (Perth, Australia)
- 1989, Neuromuscular Foundation of Western Australia Postgraduate Studentship
- 1992, Spinaal Orthopedisch Chirurg (Vlaanderen en buitenland)
- 1992, Medical Doctor National Belgian Judo Team
- 1993, European Spine Research Fellowship ‘Bionic Walking’ (Stoke-on-Trent, UK)
- 1994, Worldwide Encyclopaedia Invited Surgeon and SAFIR Spinal Travel Fellowship
- 2003, Rugchirurg-op-rust in Vlaanderen
- 2003-2006, Sabbatical
- 2007-2014, International Spinal Research, Spinal Scientific Advisory Consultant & Instructor
- 2007-now, Consultant Research & Development Innovative & Restorative Spinal Technologies
- 2007-now, Spinal Lecturing & Writing, Surgical Education (www.guy-declerck.com en www.hhp.be/nl/blog)
- 2012-now: President International Association Andullation Therapy (www.iaat.eu/Science)